Mortalité néonatale au centre hospitalier universitaire de Tengandogo, Ouagadougou, Burkina Faso: une étude de cohorte rétrospective
Neonatal mortality at Tengandogo University Hospital, Ouagadougou, Burkina Faso: a retrospective cohort study
Wedminere Noelie Zoungrana-Yameogo1,&, Désiré Lucien Dahourou2, Abdoulaye Hama Diallo3, Oumar Sangho4, Edmond Nikiema5, Serge Tougouma5, Aristide Guiguimdé1, Emmanuel Dembélé1, Osara Traoré1, Bernard Sawadogo6, Joseph Otshudiandjeka7, Abdoulaye So1, Clotaire Hien8, Maxime K Drabo2, Ally Ouedraogo1
1Centre hospitalier universitaire (CHU) de Tengandogo, Ouagadougou, Burkina Faso, 2Institut de recherche en science de la santé, Ouagadougou, Burkina Faso, 3Département de santé publique, UFR-SDS, Université Joseph KI-ZERBO, Ouagadougou, Burkina Faso, 4Département d'Enseignement et de Recherche des Sciences Biologiques et Médicales, Faculté de Pharmacie, Université des Sciences, des Techniques et des Technologies de Bamako, Mali, 5Ministère de la Santé, Ouagadougou, Burkina Faso, 6African field Epidemiology Network, 7African field Epidemiology Network, Université Joseph Ki-Zerbo, Ouagadougou Burkina Faso, 8Organisation Mondiale de la Santé, Ouagadougou Burkina Faso
&Auteur correspondant
Wedminère Noelie Zoungrana-Yameogo, centre hospitalier universitaire de Tengandogo, Ouagadougou, Burkina Faso. wnoelie@yahoo.fr
Introduction:
Selon l’organisation mondiale de la santé, les décès néonataux représentent 41% de la mortalité infanto-juvénile. L’Afrique subsaharienne a le taux de mortalité néonatale le plus élevé à 28‰. L’objectif de l’étude était de mesurer le taux de mortalité néonatale et d’identifier les facteurs associés au décès au Centre hospitalier universitaire de Tengandogo, Ouagadougou, Burkina Faso.
Méthodes:
Les nouveaux nés de 0 à 28 jours, hospitalisés entre le 1er janvier 2013 et le 31 décembre 2017 ont été inclus dans cette étude de cohorte rétrospective au service de néonatologie et de pédiatrie. Les informations ont été extraites à partir des dossiers cliniques. La survie a été estimée par la méthode de Kaplan Meier. Un modèle de Cox a permis d’identifier les facteurs associés.
Résultats:
Au total 641 nouveau-nés ont été inclus. Les enfants admis dès le premier jour de leur naissance représentaient 80%. La durée médiane de séjour était de 6 jours avec un intervalle interquartile de 3-12 jours. Les principaux diagnostics étaient la prématurité (36,05%), les infections néonatales (33,23%) et l’asphyxie (17,86%). Le taux de mortalité néonatale était de 22,25 pour 1000 personnes jours. Après ajustement, le poids de naissance inferieur 1500gramme (HRa = 4,13 ; IC 95% (2,58-6,67)) et la notion de réanimation à la naissance (HRa2,62 ; IC 95% [1,64-4,39)) étaient les facteurs de risque.
Conclusion:
Le taux de mortalité néonatale reste élevé. Le suivi prénatal, la prévention des infections, le renforcement des moyens de réanimation et la compétence des acteurs sont essentiels pour réduire ce taux.
English abstract
Introduction: According to the World Health Organization, neonatal deaths account for 41% of infant and child mortality. Sub-Saharan Africa has the highest neonatal mortality rate at 28‰. The objective of the study was to measure the neonatal mortality rate and identify factors associated with death at the Tengandogo University Hospital, Ouagadougou, Burkina Faso.
Method: New-borns aged 0 to 28 days, hospitalised between 1 January 2013 and 31 December 2017 were included in this retrospective cohort study in the neonatology and paediatrics department. Information was extracted from clinical records. Survival was estimated by the Kaplan Meier method. A Cox model was used to identify associated factors.
Results: A total of 641 new-borns were included. Children admitted on the first day of birth accounted for 80%. The median length of stay was 6 days with an interquartile range of 3-12 days. The main diagnoses were prematurity (36.05%), neonatal infections (33.23%) and asphyxia (17.86%). The neonatal mortality rate was 22.25 per 1000 person days. After adjustment, birth weight below 1500 grams (HRa = 4.13; 95% CI (2.58-6.67)) and the notion of resuscitation at birth (HRa2.62; 95% CI (1.64-4.39)) were the risk factors.
Conclusion: The neonatal mortality rate remains high. Prenatal follow-up, infection prevention, strengthening of resuscitation resources and competence of actors are essential to reduce this rate.
Key words: Mortality, neonatal, factors, Burkina Faso
Introduction

La mortalité néonatale représente le nombre de décès survenue au cours des 28 premiers jours de vie rapporté au nombre de naissances vivantes enregistrées au cours de la même période. Elle est dite précoce lorsqu´elle a lieu dans les sept premiers jours de vie et tardive lorsqu´elle survient entre le huitième et les vingt huitièmes jours[1]. La région africaine dont fait partie le Burkina Faso enregistre le taux de mortalité néonatale le plus élevé au monde, 28 pour 1000 naissances vivantes [2]. La région africaine abrite douze des quinze pays où le taux de mortalité dépasse 39 pour 1000 naissances vivantes[1]. En 2017, l´Afrique de l´Ouest avait enregistré un taux de mortalité néonatale de 45 pour 1000 naissances vivantes[3]. Au Burkina Faso, ce taux était de 33 pour 1000 naissances vivantes [4]. Les décès des nouveau-nés représentaient 41% de l´ensemble des décès des enfants de moins de 5 ans[1]. Les principales causes de ces décès néonataux étaient les complications liées aux naissances prématurées, l´asphyxie à la naissance, et les infections[3]. Ces décès engendrent des conséquences psychosociales au sein des familles et de la communauté.
Au plan mondial, des efforts sont réalisés pour réduire la mortalité néonatale. Ainsi le Burkina Faso en collaboration avec l´Organisation mondiale de la santé (OMS) a entamé en 2006 une politique d´amélioration des soins obstétricaux et néonataux d´urgences passant par la mise en place d´un environnement favorable de prise en charge, un renforcement des capacités des prestataires et une subvention des soins [
5]. En 2015, le Burkina Faso a initié une politique de gratuité des soins pour les femmes enceintes et les enfants de moins de cinq ans dans le but de renforcer l´accessibilité des familles aux soins. Même si ces efforts ont contribué à diminuer le taux de mortalité, la mortalité néonatale et la mortalité infantile demeurent préoccupantes dans ce pays à faible revenus.
Des soins obstétricaux et néonataux de qualité sont indispensables pour la réduction de cette mortalité. Cependant, aucune étude n´a encore estimé cet indicateur de performance des soins obstétricaux et néonataux au Centre Hospitalier Universitaire de Tengandogo (CHU-T). L´objectif de cette étude était de déterminer le taux de mortalité néonatale et d´identifier les facteurs associés au CHU-T.
Méthodes


Type et période d´étude
Nous avons conduit une étude de cohorte rétrospective portant sur les nouveau-nés hospitalisés entre le 1er janvier 2013 et le 31 décembre 2017.
Cadre de l´étude
Le CHU-T est une structure de référence de 3ème niveau dans la pyramide sanitaire nationale. L´étude s´est déroulée dans les services de néonatologie et d´hospitalisation de la pédiatrie du CHU-T au Burkina Faso. Le service de néonatologie est un service d´hospitalisation doté de 8 couveuses et de 4 berceaux. Il admet les nouveaux nés souffrant qui n´ont jamais séjournés dans leur domicile. Le service d´hospitalisation de la pédiatrie à une capacité de 34 lits. Il admet les nouveau-nés qui ont passé un temps aussi minime soit-il, à domicile et par moment certains nouveau-nés du service de néonatologie.
Population d´étude / échantillonnage
Ont été inclus dans cette étude, tous les nouveau-nés (âge inférieur à 28 jours) admis dans le service de néonatologie ou dans le service de pédiatrie. Les mort-nés n´ont pas été inclus dans l´étude.
Collecte des données et variables de l´étude
Un questionnaire a permis de collecter les informations à partir des registres et des dossiers cliniques des mères et des nouveaux nés. Notre variable dépendante était le « décès ». Les principales variables indépendantes étudiées et leurs modalités étaient les traitements reçus au cours de la grossesse, le déroulement de l´accouchement et les données liées aux nouveau-nés.
Les traitements reçus au cours de la grossesse portaient sur le nombre de consultations prénatales (CPN) réalisé par la mère, la prise de traitement présomptif intermittent pour la prévention du paludisme (oui, non) et la prise fer et acide folique (prise (oui, non)).
Le déroulement de l´accouchement concernait la rupture prématurée de membrane (oui pour présence de rupture, non pour absence de rupture) et la voie d´accouchement (voie basse, césarienne).
Les données liées au nouveau-né portaient sur le lieu de naissance, la provenance, l´âge à l´admission en jour, le sexe, la notion de prématurité (terme de la grossesse <37 semaines d´aménorrhée, versus terme de la grossesse ≥37semaines d´aménorrhée), la notion de réanimation à la naissance (oui, non), le poids de naissance (poids de naissance < 2500 gramme, poids de naissance ≥ 2500 gramme), le diagnostic retenu à l´admission, et la durée d´hospitalisation le statut à la sortie (vivant, décédé)
Traitement et analyse des données
Les données collectées ont été saisies sur le logiciel Epi-info version 7, traitées et analysées avec le logiciel STATA version 15.
Pour chaque nouveau-né, la durée de la période à risque de décès a été calculée en jour en soustrayant à la date de fin de l´hospitalisation ou de décès, la date d´admission. Les nouveaux nés sortis vivant de l´hospitalisation ont été censurés à la date de fin de l´hospitalisation. Le taux de mortalité néonatal précoce a été calculé en faisant le rapport entre le nombre de nouveau-nés décédés dans les 7 jours de vie et les nouveau-nés à risque durant la même période. Le taux de mortalité globale a été calculé en faisant le rapport entre le nombre de nouveaux nés décédés dans les 28 jours de vie et les nouveau-nés à risque durant la même période.
Nous avons utilisé la médiane et son intervalle interquartile (IIQ) pour décrire les variables quantitatives. Les variables qualitatives ont été décrites par leurs proportions et leurs fréquences. Les variables indépendantes qualitatives ont été comparées selon le statut vital à l´aide d´un test de Chi deux. Les probabilités de survie à 7 jours et à 28 jours ont été estimées par la méthode de Kaplan Meier. Les facteurs associés à la mortalité ont été étudiés à l´aide d´un modèle de régression de Cox. En analyse univariée, les facteurs associés au décès au seuil de 20% ont été retenues pour l´analyse multivariée. Le modèle final a été obtenu grâce à une stratégie pas à pas descendante manuelle. Le seuil de signification dans le modèle final a été fixé à 5%.
Considérations éthiques
L´étude a obtenu l´autorisation de la direction générale du CHU-T. Toutes les dispositions nécessaires ont été prises pour garder l´anonymat sur les informations concernant les dossiers des patients qui ont été inclus dans l´étude.
Résultats


Caractéristiques sociodémographiques et cliniques des nouveau-nés et de leurs mères
Au total 641 nouveau-nés ont été inclus dans notre étude. Les données sociodémographiques et cliniques des nouveau-nés et de leurs mères sont résumées dans le
Tableau 1.
Les parents des nouveau-nés résidaient en majorité dans la ville de Ouagadougou (93,41%). Les enfants nés au CHU-T représentaient 32,38%. Les nouveau-nés admis le premier jour de leur naissance représentaient 80%. La notion de traitement préventif intermittent (TPI) du paludisme a été notée chez 90,42 % des femmes et la prise de fer associée à l´acide folique (FAF) chez 83,65% des femmes pendant la grossesse. Les femmes qui avaient suivi au moins 4 CPN représentaient 35,57%. La proportion de femmes qui avaient eu une rupture prématurée des membranes (RPM) était de 7,96%. Le principal mode d´accouchement était la voie basse avec 66,61% des cas. Les nouveau-nés de sexe masculin représentaient 58,19% de l´échantillon, et 49,38% avaient un âge gestationnel inférieur à 37 semaines d´aménorrhée. Les grands prématurés (naissance survenant entre la 28
ième et la 32
ième semaine d´aménorrhées) constituaient 43,38%. Le poids médian des enfants inclus dans l´étude était de 2300g (IIQ: 1000 grammes-3050 grammes) avec 53,59% des enfants qui avaient moins de 2500g. Chez les enfants nés avant 37 semaines d´aménorrhées, le poids médian était de 1500 grammes (IIQ: 1200 grammes-1850 grammes) et chez ceux nés après les 37 semaines le poids médian était de 3053g (IIQ: 2715 grammes-3320 grammes). A la naissance 26,05% des nouveau-nés avaient été réanimés.
Les principaux diagnostics retenus étaient la prématurité (36,05%), les infections néonatales (33,23%) et l´asphyxie (17,86%). Par ailleurs nous avons observé 3,43% de malformations congénitales. La durée médiane d´hospitalisation était de 6 jours, (IIQ :3 jours-13 jours).
La mortalité
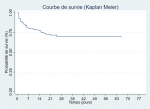
Au total 126 décès ont été enregistrés au cours de l´hospitalisation, soit une incidence cumulée de 19,72% intervalle de confiance à 95 % (IC95%) (10% - 29%). Le taux de mortalité néonatale précoce chez les enfants admis dès le premier jour de naissance était de 24,49 pour 1000 personnes-jours. Le taux global de mortalité néonatale était de 22,25 pour 1000 personnes-jours. Parmi les 126 décédés, 39,68 % sont survenus dans les 24 h qui ont suivi leur admission et 88,10% dans les sept jours suivant leur admission. L´âge médian de décès était de 02 jours (IIQ : 1 jour-5 jour). La probabilité de survie au septième jour de naissance était de de 77%
Figure 1.
Facteurs associés à la mortalité
A l´analyse univariée, les potentiels facteurs de risque de mortalité néonatale étaient : le lieu de naissance (les enfants nés dans d´autres formation sanitaires), l´âge à l´admission (les enfants admis dans les 4H qui ont suivi leur admission), le poids de naissance (poids inférieur à 1500g), le mode d´accouchement (la césarienne), la présence d´une rupture prématurée des membranes, la réanimation à la naissance et la prématurité (âge gestationnel strictement inférieur à 37 semaines). A l´analyse multivariable, deux variables étaient indépendamment associées à la mortalité. Un poids de naissance inférieur à 1500 grammes (Hazard Ratio ajusté (HRa) = 2,56 ; IC95% (1,66-4,16)), un poids de naissance compris entre 1500-2500 grammes (HRa = 2,04 ; IC 95% (1,29-3,22)) et la notion de réanimation à la naissance (HRa = 2,62 ; IC95% (1,64-4,39)) augmentaient significativement le risque de mortalité. Le
Tableau 2 résume les facteurs associés au décès (analyse, univariée et multivariée).
Discussion


L´incidence cumulée des décès néonataux chez les nouveau-nés hospitalisés au CHU-T était de 19,72%. Le taux de mortalité néonatale était de 22,25 pour 1000 personnes-jours. Le taux de mortalité néonatal précoce chez les nouveau- nés admis dès le premier jour de leur naissance était de 24,49 pour 1000 personnes-jours. Les facteurs associés à la mortalité néonatale après ajustement, étaient le faible poids de naissance et la réanimation à la naissance.
Le taux de mortalité néonatale précoce était de 24,49 pour 1000 personnes-jours, ce taux est comparable à celui retrouvé par Sidibé
et al. dans une étude réalisée en 2004 au Mali[
6]. Il reste en dessous de celui rapporté pour la région africaine (28 pour 1000) et de celui rapporté par Diallo
et al. qui retrouvaient un taux de 27 pour 1000 au cours de la première semaine de vie en milieu rural au Burkina Faso [
7]. Nous constatons que ce taux est inférieur au taux rapporté en population. Nous ne pouvons pas cependant tirer des conclusions car le dénominateur est différent. Ce taux est au-dessus de celui retrouvé par Gemité Manquirez dans une étude réalisée en milieu hospitalier en Chili pendant la période de 2010 à 2014 [
8].
L´incidence cumulée de mortalité néonatale de 19,7% mise en évidence dans notre étude est au-dessus de celle retrouvée par Fla Koueta
et al. (15,6%) au centre hospitalier universitaire Charles de Gaulle [
9]. Cette incidence élevée semble paradoxale et suscite des interrogations. En effet, l´étude de Koueta
et al. a été réalisée avant la mise en œuvre de la politique de subvention des soins obstétricaux et néonataux d´urgence. Cette politique entamée depuis mars 2006 avait pour objectif la réduction de la mortalité de deux tiers chez les enfants de moins de cinq ans, la mortalité néonatale occupant une part importante de cette mortalité. Au plan national une évaluation de l´impact de cette politique dans les hôpitaux publiques au Burkina Faso permettra de quantifier son effet sur la mortalité des nouveaux nés. Même si nous admettons que les enfants qui séjournent en service de néonatologie présentent en général des facteurs pouvant augmenter le risque de décès, ce taux nous semble élevé et le CHUT devrait revoir sa stratégie de prise en charge dans le service de néonatologie en renforçant la compétence des acteurs, le matériel et les équipements dans le service de néonatologie.
L´âge médian de décès était de deux jours. Gupta et al., dans une étude réalisée dans la période 2013-2014 au Rwanda ont trouvé le même résultat [
10]. Dans notre étude 38,68% des décès sont survenus au cours de la première journée d´hospitalisation, dans les vingt-quatre heures qui ont suivi la naissance. Plusieurs auteurs étaient parvenus à la même conclusion [
11,
12]. Cette mortalité précoce pourrait s´expliquer par une insuffisance dans la prise en charge en période péri-partum. Une surveillance rigoureuse de la part des acteurs durant cette période critique est donc nécessaire.
Les deux principaux diagnostics retrouvés dans notre étude étaient la prématurité et les infections néonatales. Ces diagnostics ont été également rapportées par plusieurs auteurs [
9,
12,
13]. Plusieurs facteurs peuvent expliquer les infections chez les nouveaux nés. D´une part les facteurs liés à la mère suite aux infections urogénitales non ou mal soignées au moment de la grossesse et d´autre part les mauvaises conditions d´hygiènes au cours de l´hospitalisation [
14]. Le risque est d´autant plus élevé chez ces nouveaux nés dont le système immunitaire n´est pas bien développé donc plus vulnérables à ces infections. Le renforcement de la prévention des infections notamment urogénitales chez les mères est nécessaire. De même une surveillance des infections dans les services de néonatologie, des précautions complètes de prévention contre des infections associées aux soins s´avèrent indispensables.
Le petit poids de naissance était un facteur de risque de la mortalité néonatale. Des études réalisées au Vietnam, au Cameroun, au Mali ont conclu aux mêmes résultats [
13,
15,
16]. La prévention du petit poids de naissance passe par la prévention de la prématurité. Les femmes enceintes doivent bénéficier d´un suivi rapproché de leur grossesse au dernier trimestre de la grossesse où le risque d´accouchement prématuré est élevé. Dans notre étude seulement 35,57% des femmes avaient réalisé au moins 4 CPN, norme qui étaient recommandée par l´organisation mondiale de la santé. Les lignes directrices 2016 de l´OMS recommandent huit contacts prénatals [
17]. Un grand effort de sensibilisation des femmes pour la fréquentation des formations sanitaires durant la grossesse s´avère nécessaire surtout au cours du denier trimestre de la grossesse ou le risque de d´accouchement prématuré est élevé.
Les nouveau-nés réanimés avaient 2,5 fois plus de risque de mourir. Ce résultat est comparable à celui de Gemita Manriquez
et al. dans une étude réalisée en Chili en 2016 [
8]. La notion de réanimation traduit une souffrance fœtale au moment de l´accouchement. Cela est concordant avec nos résultats sur les principaux diagnostics retrouvés ; l´asphyxie occupant la troisième place parmi les pathologies rencontrées avec 17,86% des cas. Plusieurs auteurs ont décrit l´asphyxie comme facteurs de risques de la mortalité néonatale [
16,
17].
L´âge maternel élevé et le niveau socio-économique bas ont également été décrits comme facteurs de risque de mortalité des nouveaux nés. Cependant, compte tenue de la proportion élevée de données manquantes pour ces variables (plus de 50%), leur effet n´a pas été étudié dans notre étude.
Du fait du caractère rétrospectif de notre étude, basée sur l´exploitation des données hospitalières, plusieurs données étaient manquantes, notamment des données sociodémographiques, cliniques et médicaux des mères des nouveaux nés.
Conclusion


Le taux de mortalité néonatale était de de 24,4 pour 1000 personnes jours dans notre étude. Les principaux facteurs de risques étaient le petit poids de naissance et la notion de réanimation. Treize ans après la mise en œuvre de subvention des soins obstétricaux et néonataux d’urgence le taux mortalité reste toujours élevée. Pour réduire ce taux et prévenir les facteurs de risque, l’accent doit être mis sur le suivi de la grossesse, la qualité des soins périnatals à travers le renforcement des compétences des gynécologues, pédiatres et les puéricultrices, le renforcement des stratégies de préventions contre les infections et l’amélioration du plateau technique (couveuse, matériel de réanimation) dans les services de néonatologie.
Etat des connaissances actuelle sur le sujet
- Des études transversales sur la mortalité néonatale en milieu hospitalier
- Des études transversales sur la mortalité néonatale en population
Contribution de notre étude à la connaissance
- Une étude de cohorte sur la mortalité néonatale en milieu hospitalier
Conflits d'intérêts


Les auteurs ne déclarent aucun conflit d’intérêt
Contributions des auteurs


Zoungrana/Yameogo Noelie est le concepteur de l’étude, cette étude a été proposée à Nikiéma pour son mémoire de master en épidémiologie. Celui-ci appuyé par les étudiants de quatrième année de médecine à participé à la collecte des données, à la rédaction du protocole et du memoire. Dahourou Désiré a été le co-directeur. Ont participé à la lecture et correction: Abdoulaye Hama Diallo, Oumar Sangho, Serge Tougouma, Aristide Guiguimdé, Emmanuel Dembélé, Osara Traoré, Bernard Sawadogo, Joseph Otshudiandjeka, Abdoulaye So et Clotaire Hien. Ally Ouédraogo et Maxim Drabo ont approuvé la publication de cet article.
Remerciements


Nous remercions le Directeur Général du centre hospitalier universitaire de Tengandogo monsieur Alexandre Sanfo, le Pr Adama Sanou, le Pr Idrissa Sanou, le docteur Ousseni Compaore et les étudiants stagiaires de quatrième année de médecine.
Tableaux et figures


Tableau 1: Caractéristiques sociodémographiques et cliniques des 641 nouveau-nés admis au Centre hospitalier universitaire de Tengandogo, Janvier 2013 à décembre 2017, Ouagadougou, Burkina Faso
Tableau 2: Facteurs associés à la mortalité néonatale au Centre hospitalier universitaire de Tengandogo, Janvier 2013 à décembre 2017, Ouagadougou, Burkina Faso (Régression de Cox). N=641
Figure 1: Survie des 641 nouveau-nés admis au Centre hospitalier universitaire de Tengandogo, Janvier 2013 à décembre 2017, Ouagadougou, Burkina Faso
Références


- OMS. La mortalité néonatale baisse trop lentement, surtout en Afrique. OMS. 2011. Cité 17 févr 2019.
- Ndombo PK, Ekei QM, Tochie JN, Temgoua MN, Angong FTE, Ntock FN, Mbuagbaw L. A cohort analysis of neonatal hospital mortality rate and predictors of neonatal mortality in a sub-urban hospital of Cameroon. Italian Journal of Pediatrics. 2017; 43:5 https://doi.org/10.1186/s13052-017-0369-5 . PubMed | Google Scholar
- Brun M, Monet JP, Moreira I, Agbigbi Y, Lysias J, Schaaf M, Ray N, Améliorer les Soins Obstétricaux et Néonatals d´Urgence (SONU). Manuel de mise en œuvre pour le développement d´un réseau national de maternités de référence. United Nations Population Fund (UNFPA). 2020. Cité Août 2021.
- Grady SC, Frake AN, Zhang Q, Bene M, Jordan DR, Vertalka J, Dossantos TC, Kadhim A, Namanya J, Pierre L-M, Fan Y, Zhou P, Barry FB, Kutch L. Neonatal mortality in East Africa and West Africa: a geographic analysis of district-level demographic and health survey data. Geospat Health. 2017; 12(1):501.https://doi.org/10.4081/gh.2017.501 . Google Scholar
- Ridde V, Kouanda S, Yaogo M. La politique de subvention des soins de santé maternelle au Burkina Faso. IDRC. 2010. Cité Août 2021. Google Scholar
- Sidibé T, Sangho H, Doumbia S, Sylla M, Keita M, Keita H-D, Diakité B, Keita A-S, Houndjahoue G-F. Mortalité néonatale dans le district sanitaire de Kolokani (Mali). Journal de Pédiatrie et de Puériculture. Oct 2006; 19(7):272-6 https://doi.org/10.1016/j.jpp.20008.004 . Google Scholar
- Diallo AH, Meda N, Ouédraogo WT, Cousens S, Tylleskar T, PROMISE-EBF Study Group. A prospective study on neonatal mortality and its predictors in a rural area in Burkina Faso: can MDG-4 be met by 2015? J Perinatol. Oct 2011;31(10):656-63.https://doi.org/10.1038/jp.2011.6 . PubMed | Google Scholar
- Manríquez P G, Escudero O C. Analysis of risk factors for neonatal death in Chile, 2010-2014. Rev Chil Pediatr. 2017; 88(4):458?64.https://doi.org/10.4067/S0370-41062017000400003 . Google Scholar
- Kouéta F, Yé D, Dao L, Néboua D, Sawadogo A. Morbidité et mortalité néonatale de 2002 à 2006 au Centre hospitalier universitaire pédiatrique Charles de Gaulle de Ouagadougou (Burkina Faso). 2008.
- Gupta N, Hirschhorn LR, Rwabukwisi FC, Drobac P, Sayinzoga F, Mugeni C, Nkikabahizi F, Bucyana T, Magge H, Kagabo DM, Nahimana E, Rouleau D, VanderZanden A, Murray M, Amoroso C. Causes of death and predictors of childhood mortality in Rwanda: a matched case-control study using verbal social autopsy. BMC Public Health. 2018; 18:1378.https://doi.org/1186/s12889-018-6282-z . PubMed | Google Scholar
- Beck L, La santé des nouveau-nés au Rwanda. Évolution des facteurs associés aux tendances de la mortalité néonatale. Santé Publique. 2009; 21(2):159-72.https://doi.org/10.3917/spub.092.0159 .
- Carayol M, Bucourt M, Cuesta J, Zeitlin J, Blondel B. Mortalité néonatale en Seine-Saint-Denis : analyse des certificats de décès néonatals. Journal de Gynécologie Obstétrique et Biologie de la Reproduction. Mai 2013 ;42(3):271-4. https://doi.org/10.1016/j.jgyn.2010.012. Google Scholar
- Kedy Koum D, Exhenry C, Penda C-I, Nzima Nzima V, Pfister RE. Morbidité et mortalité néonatale dans un hôpital de district urbain à ressources limitées à Douala, Cameroun. Archives de Pédiatrie. Févr 2014; 21(2):147-56. https://doi.org/10.1016/j.arcped.2011.014. Google Scholar
- Nyenga A, Mukuku O, Mutombo AM, Numbi Luboya O. Infections néonatales: quelle est la place des antécédents obstétricaux dans la prévention du risque? Pan Afr Med J. Oct 2014; 19:133.https://doi.org/10.11604/pamj.2019.133.4432 . PubMed | Google Scholar
- Noria H, Sarah O, Asmaa O. Facteurs de risques de mortalité néonatale dans l´hôpital de gynécologie-obstétrique de la wilaya de Sidi Bel Abbes, Algérie. The Pan African Medical Journal. Avr 2015; 20:387.https://doi.org/10.11604/pamj.2015.20.387.5032 . PubMed | Google Scholar
- Hoan PT, Van T, Phong DN, Huong NT, Boelaert M. Mortalité néonatale précoce à l´Hôpital de gynécologie-obstétrique de Hanoï, Vietnam. Bull Soc Pathol Exot. 2000.
- OMS. Recommandations de l´OMS concernant les soins prénatals pour que la grossesse soit une expérience positive. OMS. Cité Août 2021.